Na sessão Hot Topics do Congresso Brasileiro de Medicina Intensiva (CBMI) de 2020 foram apresentados os principais artigos deste ano. Um dos artigos mais interessantes e que vai mudar sua prática no dia a dia é o “65 trial”. O próprio autor, Dr François Lamontagne, apresentou seus resultados, diretamente do Canadá. Como o artigo aborda metas de alvo pressórico, vamos primeiro contextualizar o tema!

Pressão arterial na UTI
Nos pacientes críticos, hipotensão não significa má perfusão, assim como normotensão não significa boa perfusão. Conforme a figura abaixo, da excepcional revisão “Circulatory Shock1”, na avaliação da perfusão precisamos dar mais importância aos parâmetros clínicos, em detrimento dos laboratoriais ou de monitorização. Isso não significa abandoná-los, mas utilizar esses parâmetros como complementares a avaliação clínica.
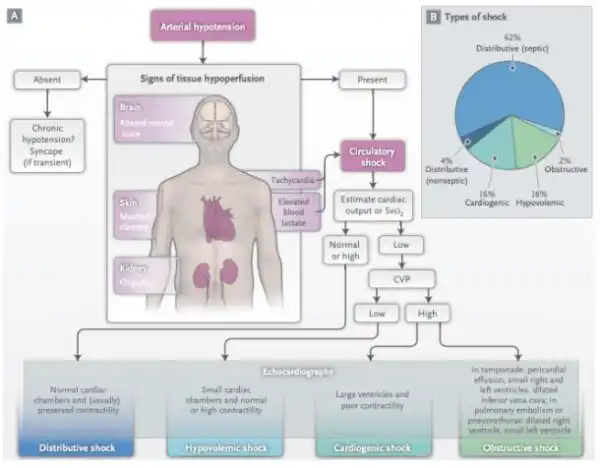
Dentre os parâmetros clínicos de perfusão, podemos avaliar: nível de consciência, tempo de enchimento capilar (TEC), mottling score 2, diurese, temperatura de extremidades. A avaliação da pressão arterial média (PAM), a despeito de ser um parâmetro clínico muito importante, avalia melhor a macro hemodinâmica, que nem sempre anda alinhada com a micro hemodinâmica.
A avaliação da micro-hemodinâmica pode ser auxiliada pela quantificação de: base excess, GAP arteriovenoso de CO2, saturação venosa central, e lactato. Cada um desses possui suas próprias limitações, e seus valores seriados são muito mais relevantes do que medidas isoladas.
Recentemente, um estudo comparou o lactato ao TEC, avaliando qual seria o melhor parâmetro para guiar a ressuscitação de pacientes com choque séptico. O estudo ANDROMEDA3 demonstrou que não houve diferença significativa na mortalidade em 28 dias entre os grupos. Porém, o grupo com ressuscitação guiada por TEC apresentou menor disfunção orgânica, avaliada pelo SOFA, em 72h (desfecho 2o, portanto, apenas gerador de hipóteses).
Dois importantes artigos guiam o nosso alvo de PAM atualmente, o SEPSISPAM4 (NEJM, 2014) e o OVATION5 (Intensive Care Medicine, 2016).
O SEPSISPAM foi um RCT (randomized controlled trial) multicêntrico francês envolvendo 776 pacientes com choque séptico, avaliando duas diferentes metas de PAM: 65-70 mmHg versus 80-85 mmHg. Não houve diferença significativa no desfecho primário de mortalidade em 28 dias. Como era de se esperar, o grupo com meta elevada de PAM utilizou mais vasopressores. Digno de nota, nos desfechos secundários, o grupo com meta elevada de PAM apresentou maior incidência de fibrilação atrial.
Não houve diferença entre os grupos quanto ao uso de terapia substitutiva renal. No entanto, na análise pré-definida do subgrupo de pacientes com hipertensão arterial crônica, houve maior necessidade de hemodiálise naqueles pertencentes ao grupo com meta de PAM 65 – 70 mmHg.
O OVATION foi um RCT piloto multicêntrico envolvendo 11 hospitais acadêmicos do Canadá e EUA, que randomizou 118 pacientes para um alvo de PAM 60 – 65 mmHg versus 75 – 80 mmHg. Como foi um estudo piloto, seu principal objetivo foi o de avaliar a viabilidade de um estudo maior e aperfeiçoar seu desenho. O objetivo proposto da criação de dois grupos distintos em relação a PAM, mesmo com metas tão próximas, foi alcançado, impulsionando o início do delineamento do futuro “65 trial”.
O estudo não visava testar diferenças em desfechos clínicos entre esses grupos. Assim, o poder não foi calculado com essa expectativa, e não houve diferença em mortalidade ou arritmias entre os grupos.
Com os dados do OVATION, o mesmo autor deste estudo, Dr François Lamontagne, desenhou o estudo 65 trial.
65 trial
O 65 trial, publicado este ano, foi um RCT envolvendo 65 UTIs do Reino Unido, incluindo apenas pacientes com 65 anos de idade ou mais. Para serem incluídos, os pacientes deveriam estar em uso de drogas vasoativas, por no máximo 6 horas, após expansão volêmica adequada.
No grupo intervenção o objetivo era manter um alvo de PAM entre 60-65 mmHg, enquanto no grupo controle, o manejo de vasopressores foi realizado conforme cuidado habitual.
Foi calculada uma amostra necessária de 2600 pacientes para obter um poder de 90% em demonstrar diferenças entre os grupos. O desfecho primário foi mortalidade em 90 dias.
Após randomização, houve um drop-out de 5% dos pacientes, em função de retirada de consentimento ou perda de seguimento. Assim, o estudo terminou com uma amostra final de 2464 pessoas. Nos resultados, não houve diferença entre os grupos no desfecho primário ou qualquer dos desfechos secundários (necessidade de hemodiálise, ventilação mecânica, declínio cognitivo, ou qualidade de vida).
Conforme esperado, houve menor uso de vasopressores no grupo intervenção. De forma curiosa e provavelmente ao acaso, o subgrupo de pacientes com HAS crônica incluídos no grupo com meta de PAM entre 60-65 mmhg, apresentou menor mortalidade. Isso ressalta a importância de lembrar que desfechos secundários, ou análises de subgrupo, servem apenas para gerar hipóteses.
Em geral, os resultados dessas análises não são ajustados para multiplicidade, e não devem ser aplicados no cuidado aos pacientes.
Quais mensagens desses estudos podem ser levadas para a beira do leito?
- O alvo a ser perseguido na ressuscitação de pacientes sépticos deve ser a correção dos parâmetros clínicos da perfusão.
- Se iniciado vasopressor, o alvo de PAM para a maioria dos pacientes deve ser entre 65-70 mmHg. Não há necessidade, e provavelmente é deletério, utilizar drogas vasoativas para manter PAM acima disso (exceto em alguns pacientes neurocríticos).
- Em pacientes com 65 anos ou mais, podemos utilizar alvos de PAM mais permissivos, entre 60-65 mmHg, sem que isso signifique aumento de eventos adversos.
- No cuidado de pacientes críticos, quando o “doing more” for semelhante ao “doing less”, este último parece ser o caminho mais seguro para os nossos pacientes.
Como sempre, para uma revisão completa do assunto, seguem abaixo os links para os artigos originais. Até a próxima!
Veja mais do congresso:
- Cardiointensivismo na Covid-19
- Como realizar o suporte ventilatório na Covid-19?
- Diante da pandemia, não tente reinventar a roda
- Qual o fluido ideal para pacientes graves?
Referências bibliográficas:
- Vincent JL, De Backer D. Circulatory shock. N Engl J Med. 2013 Oct 31;369(18):1726-34. doi: 10.1056/NEJMra1208943. PMID: 24171518.
- Ait-Oufella, H., Lemoinne, S., Boelle, P.Y. et al. Mottling score predicts survival in septic shock. Intensive Care Med 37, 801–807 (2011). https://doi.org/10.1007/s00134-011-2163-y
- Hernández G; Effect of a Resuscitation Strategy Targeting Peripheral Perfusion Status vs Serum Lactate Levels on 28-Day Mortality Among Patients With Septic Shock: The ANDROMEDA-SHOCK Randomized Clinical Trial. JAMA. 2019 Feb 19;321(7):654-664. doi: 10.1001/jama.2019.0071. PMID: 30772908; PMCID: PMC6439620.
- Asfar P; SEPSISPAM Investigators. High versus low blood-pressure target in patients with septic shock. N Engl J Med. 2014 Apr 24;370(17):1583-93. doi: 10.1056/NEJMoa1312173. Epub 2014 Mar 18. PMID: 24635770.
- Lamontagne F; Canadian Critical Care Trials Group.. Higher versus lower blood pressure targets for vasopressor therapy in shock: a multicentre pilot randomized controlled trial. Intensive Care Med. 2016 Apr;42(4):542-550. doi: 10.1007/s00134-016-4237-3. Epub 2016 Feb 18. PMID: 26891677.
- Lamontagne F; 65 trial investigators. Effect of Reduced Exposure to Vasopressors on 90-Day Mortality in Older Critically Ill Patients With Vasodilatory Hypotension: A Randomized Clinical Trial. JAMA. 2020 Feb 12;323(10):938–49. doi: 10.1001/jama.2020.0930. Epub ahead of print. PMID: 32049269; PMCID: PMC7064880.







Muito bom!