No CHEST Annual Meeting 2021, congresso do American College of Chest Physicians, uma das apresentações mais interessantes deste domingo foi da Dra. Natalie Yip (professora assistente da Universidade de Columbia, EUA), sobre titulação da PEEP (positive end-expiratory positive pressure). Aproveitando esse contexto, abordarei alguns dos principais pontos e trabalhos sobre esse tema.
O uso de PEEP em pacientes em ventilação mecânica (VM), é associado tanto a riscos quanto a benefícios. O papel do médico que cuida de pacientes em VM é otimizar essa relação.

Qual o racional de titular a PEEP?
A ideia da aplicação de PEEP é promover o recrutamento de áreas pulmonares colapsadas, com aumento da área de superfície para trocas, redução da compressão de capilares pulmonares, e por fim ventilação alveolar mais homogênea. Assim, a PEEP promove melhora na oxigenação, redução da resistência vascular e shunt intrapulmonar, além de diminuir o stress/strain no pulmão.
No entanto, o uso excessivo de PEEP pode levar a sobredistensão pulmonar, aumentando o espaço morto, com piora da oxigenação/ventilação. Também ocorre aumento do stress pulmonar, com risco de barotrauma. Além disso, o PEEP elevado induz piora do débito cardíaco, por redução da pré-carga para o ventrículo direito e aumento da resistência vascular pulmonar.
O uso de PEEP demasiadamente baixo, reduz a quantidade de alvéolos sobredistendidos, porém às custas de aumento da atelectasia, com piora da complacência pulmonar. Uma PEEP excessivamente alta, diminui a quantidade de alvéolos atelectasiados, porém com aumento exponencial de sobredistensão pulmonar, acarretando também piora na complacência.
A PEEP ideal para o paciente em VM seria aquela na qual obtemos a menor quantidade possível de alvéolos atelectasiados, associada a menor quantidade de sobredistensão possível. Justamente por otimizar o trade-off entre atelectasia e sobredistensão, o pulmão apresentará a melhor complacência no momento que o paciente estiver com o PEEP ideal.

Quais os métodos para escolher a PEEP ideal?
Existem diversas formas de realizar a titulação da PEEP, em busca da PEEP ideal. O uso da tomografia computadorizada convencional, já foi utilizada com essa finalidade, no entanto é pouco prática. A tomografia por impedância elétrica fornece uma ferramenta de titulação da PEEP que produz gráficos semelhantes ao da figura 1. No entanto, essa tecnologia não é amplamente disponível e ainda precisa de estudos adicionais que demonstrem sua capacidade em melhorar desfechos clínicos (esses trabalhos estão em andamento).
Atualmente, na beira leito existem duas soluções práticas para resolver esse problema, a utilização de tabelas de PEEP-FiO2 ou a titulação de PEEP através do cálculo da complacência (ou driving pressure se volume corrente constante). A utilização do “stress index” também pode auxiliar nessa tarefa, mas esse método será discutido em um artigo separado.
- A “PEEP table”
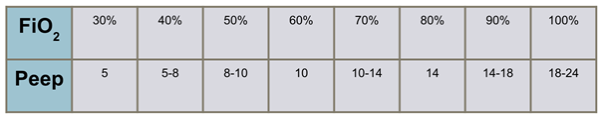
As tabelas de PEEP-FiO2 se baseiam na premissa de que pacientes com necessidade de FiO2 alta provavelmente apresentam maior atelectasia, de forma que se beneficiariam de PEEP mais elevada.
Inicialmente aumentamos ou reduzimos a FiO2 na VM para obter uma saturação periférica alvo de 88 – 95% (ou PaO2 55 – 80 mmHg). A partir da FiO2 necessária, escolhemos uma determinada PEEP conforme a figura 2, abaixo. Conforme o paciente melhora sua oxigenação, menores FiO2 são necessárias e menores PEEP serão usadas. Caso ocorra piora da função pulmonar, maiores FiO2 serão utilizadas, e assim, maiores PEEP serão necessárias.
Esse método foi desenvolvido pela ARDSnet de modo a sistematizar a escolha da PEEP em seus trabalhos, como no estudo ARMA1. Dentro deste método existem tabelas com uso de PEEP mais alto (“high PEEP table“) ou baixo (“low PEEP table“), para uma mesma FiO2. Diversos trabalhos compararam o uso do “low PEEP table” versus “high PEEP table” 2,3, sem evidência de diferença em desfechos clínicos importantes. A exceção talvez sejam os pacientes obesos, onde uma análise post-hoc do estudo ALVEOLI demonstrou menor mortalidade com uso de PEEP mais elevada 5. Assim, damos preferência, em geral, para o uso da “low PEEP table“, pois ela facilita a obtenção de uma pressão de platô mais baixa.
- Titulação de PEEP pela complacência
A estratégia de titular a PEEP conforme a complacência se baseia em calcular a complacência pulmonar para diferentes níveis de PEEP. Partimos de uma PEEP mais baixa em direção a PEEP mais elevada, em geral até aquelas praticadas pela “low PEEP table” ou o que for tolerável sem elevação substancial da pressão de platô. A partir dessa PEEP “máxima”, calculamos a complacência pulmonar e a seguir baixamos a PEEP em 2 cmH2O.
Após aguardar alguns ciclos respiratórios medimos novamente a complacência, baixando a seguir novamente a PEEP, e assim em diante. A PEEP a ser escolhida deve ser aquela na qual encontramos a maior complacência pulmonar, supostamente pela melhor relação entre minimizar a atelectasia e evitar sobredistensão.
Note que se o paciente estiver em modo volume controlado (VCV) com volume corrente constante, o driving pressure (ᅀP = Pressão platô – PEEP) pode ser utilizado como um surrogate da elastância pulmonar nos diferentes níveis de PEEP 4, facilitando as contas. Como a elastância pulmonar é justamente o inverso da complacência, a PEEP com menor driving pressure será aquela com maior complacência pulmonar.
Prós e contras de cada método
Existem vantagens e desvantagens em ambas abordagens. A estratégia de tabelas PEEP-FiO2 ignora a ampla heterogeneidade dentro dos pacientes com síndrome do desconforto respiratório agudo (SDRA). Porém, ela é facilmente aplicável e reprodutível, além de amplamente validada em estudos multicêntricos. A estratégia de titulação de PEEP pela complacência leva em consideração a individualidade de cada paciente, assim como suas mudanças dinâmicas ao longo do tempo. No entanto, ela demanda mais tempo “à beira leito” para ser realizada, e precisa de maior treinamento da equipe.
Outro pitfall é que pacientes com atelectasias significativas podem apresentar sobredistensão pulmonar mesmo com PEEP baixa, com piora da complacência, uma vez que boa parte do parênquima pulmonar se encontra “fechado”. Assim, a despeito da necessidade de FiO2 elevada, a escolha da PEEP através do cálculo da complacência, irá encontrar um “PEEP ideal” erroneamente baixo. Se cairmos nessa “armadilha”, usando um PEEP baixo nessa situação, jamais conseguiremos reverter a atelectasia subjacente.
Colocando tudo na balança: como escolher a PEEP ideal?
Na minha opinião, a utilização de tabelas de PEEP-FiO2 é mais adequada para serviços funcionando próximos de sua capacidade máxima de lotação e complexidade, onde o tempo é um fator limitante. Esse método também é adequado quando a equipe possui menor grau de treinamento no cuidado de casos de SDRA grave. Isso garante a homogeneidade do cuidado, e evita expor os pacientes aos riscos relacionados à titulação de PEEP sem experiência adequada da equipe (ex.: hipotensão, barotrauma).
A titulação de PEEP com base na complacência é mais adequada para centros com experiência no cuidado de pacientes com SDRA. Nessa situação, a relação entre número de médicos/enfermeiros/fisioterapeutas é mais adequada à complexidade do paciente, de modo que existe mais tempo para avaliação e reavaliação das intervenções.
Nesse cenário, os profissionais mais experientes conseguem realizar a titulação da PEEP pela complacência de forma acurada e segura. Eles também serão capazes de identificar os casos onde a PEEP ideal encontrada é incompatível com o quadro clínico, de modo a buscar diagnósticos diferenciais (ex.: derrame pleural, embolia pulmonar, auto-PEEP, pneumotórax), por exemplo, com uso de ultrassom pulmonar. Dessa forma, a identificação de uma grande atelectasia levaria a equipe a usar PEEP mais elevada a despeito da PEEP ideal encontrada, às vezes conforme a própria “low PEEP table“.
Certamente não existe apenas um método “correto” de escolher a PEEP ideal para o seu paciente. Conhecendo os diversos métodos existentes para titulação da PEEP, devemos individualizar nosso paciente, dentro do contexto em que ele se encontra, para fazer a melhor escolha, em um dado momento.
Estamos acompanhando o CHEST 2021. Fique de olho no Portal PEBMED!
Veja mais do CHEST 2021:
Referências bibliográficas:
- Acute Respiratory Distress Syndrome Network. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. N Engl J Med. 2000 May 4;342(18):1301-8. doi: 10.1056/NEJM200005043421801
- Brower RG, ARDS Clinical Trials Network. Higher versus lower positive end-expiratory pressures in patients with the acute respiratory distress syndrome. N Engl J Med. 2004 Jul 22;351(4):327-36. doi: 10.1056/NEJMoa032193
- Meade MO; Lung Open Ventilation Study Investigators. Ventilation strategy using low tidal volumes, recruitment maneuvers, and high positive end-expiratory pressure for acute lung injury and acute respiratory distress syndrome: a randomized controlled trial. JAMA. 2008 Feb 13;299(6):637-45. doi: 10.1001/jama.299.6.637
- Amato MB. Driving pressure and survival in the acute respiratory distress syndrome. N Engl J Med. 2015 Feb 19;372(8):747-55. doi: 10.1056/NEJMsa1410639
- Bime C. High Positive End-Expiratory Pressure Is Associated with Improved Survival in Obese Patients with Acute Respiratory Distress Syndrome. Am J Med. 2017 Feb;130(2):207-213. doi: 10.1016/j.amjmed.2016.09.029






