O potássio é um cátion de predominância intracelular: 98% do potássio encontra-se no intracelular e 2% no extracelular. Em conjunto com sódio, cloreto e outros eletrólitos, é responsável pela manutenção do gradiente de condução intra e extracelular, que controla a atividade elétrica neuromuscular, aspecto fundamental para a manutenção da homeostase. A alta concentração chama-se hipercalemia.
Alterações na concentração do potássio podem repercutir negativamente na manutenção dos potenciais de membrana em repouso e, consequentemente, no funcionamento neuromuscular. Isso pode levar a arritmias cardíacas, paralisia de músculos esqueléticos e instabilidade hemodinâmica.

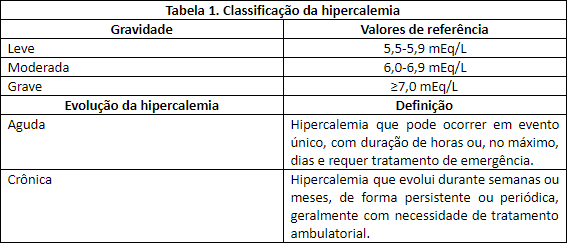
Hipercalemia
Define-se hipercalemia como a concentração sérica de potássio maior do que 5,5 mEq/L, de acordo com o European Resuscitation Council, sendo que o intervalo de normalidade do potássio estaria entre 3,5 e 5,5 mEq/L. Pode-se classificar a hipercalemia quanto à gravidade e à velocidade de elevação dos níveis séricos de potássio (Tabela 1):
Os pontos de corte que definem a hipercalemia e sua classificação quanto à gravidade são variáveis, a depender da literatura consultada, mas não apresentam diferenças significativas em relação aos que foram apresentados aqui.
A hipercalemia é uma situação clínica que acomete pacientes internados e ambulatoriais. Sua incidência da população geral é desconhecida, porém dados estadunidenses estimam a incidência de hipercalemia entre 1-10% em pacientes hospitalizados, com taxa de mortalidade de 1 em cada 1000 pacientes nesse contexto. A ocorrência de hipercalemia tem relação íntima com a função renal, com relação diretamente proporcional entre o declínio da função renal, ocorrência de hipercalemia e óbitos por essa complicação.
Para uso na prática clínica diária, seguem duas tabelas contendo os principais agentes clínicos (tabela 2) e medicamentosos (tabela 3) implicados na hipercalemia (adaptadas de Wooten, Kupferman e Kupferman, 2019).
Tratamento da hipercalemia
Os modos de tratamento da hipercalemia são consagrados e evoluíram ao longo dos últimos anos, à medida que mais drogas se tornaram disponíveis para tal fim. Entretanto, a hemodiálise continua sendo a primeira escolha no tratamento da hipercalemia grave sintomática refratária ou com risco de evolução desfavorável.
Várias drogas podem ser usadas para redução dos níveis de potássio sérico, levando-se em conta a gravidade da situação e a presença de alterações cardiológicas/eletrocardiográficas. Depois da estabilização clínica do paciente uma causa para a hipercalemia deve ser definida, sempre que possível.
1 – Cálcio endovenoso:
O efeito adverso mais grave da hipercalemia é a alteração da atividade despolarizante muscular levando às arritmias cardíacas. A administração endovenosa de cálcio altera rapidamente essa atividade despolarizante, elevando o limiar do potencial de membrana em repouso tornando as células cardíacas menos excitáveis (menos vulneráveis a arritmias).
Atenção: a administração de cálcio não altera a concentração sérica de potássio, apenas estabiliza a membrana cardíaca. Seu tempo de eficácia varia entre 30-60 minutos e uma terapia que reduza a concentração de potássio sérico deverá ser utilizada em conjunto com o cálcio endovenoso. O cálcio endovenoso é encontrado em duas formulações: Cloreto de cálcio ou Gluconato de cálcio, ambas as formulações com concentração a 10%. Diferenças entre as duas soluções são explicitadas na Tabela 4 abaixo.

A indicação clássica do uso de cálcio endovenoso é a presença de alterações eletrocardiográficas. Entretanto, sugere-se que para níveis séricos de potássio > 6,5 MEq/L, independente de alterações eletrocardiográficas, o cálcio deve ser administrado, já que nem sempre as alterações no eletrocardiograma (ECG) podem ser um bom indicador da gravidade da hipercalemia em determinados pacientes.
O uso de cálcio endovenoso pode predispor a morte súbita em pacientes com hipercalemia que fazem uso de digitálicos.
Como prescrever: Gluconato de cálcio (ou Cloreto de cálcio) 10% 10 mL + Solução glicosada 5% (SG5%) 100 ml, por via endovenosa, com tempo de infusão de 2-3 minutos. Pode ser repetida após 5 minutos em caso de persistência das alterações eletrocardiográficas.
2 – Glicoinsulina (Insulina e glicose):
A insulina ativa a bomba de sódio e potássio (Na+/K+-ATPase), acelerando o movimento do potássio do espaço extracelular para o intracelular. Geralmente, utiliza-se a dose de 10 unidades de insulina regular, administrada por via endovenosa juntamente com 25-50g de glicose (ex: 50g = 100 ml de glicose 50% ou 500 ml de glicose 10%), também endovenosa.
O motivo da infusão conjunta de glicose seria para compensar a hipoglicemia causada pela administração de insulina, entretanto, em pacientes com glicemia capilar > 250 mg/dL, a administração de glicose pode ser desnecessária.
A maior redução dos níveis séricos de potássio pode demorar até 15-30 minutos para ocorrer, com duração de até 2-4 horas. Esta dose pode ser repetida, se necessário. A glicemia capilar deve ser monitorada pelo menos de 1/1h, quando utilizada essa medida terapêutica.
Como prescrever: Glicose hipertônica 50% 50-100 ml + Insulina regular 10 unidades por via endovenosa em 20 minutos. Pode ser repetida. Monitorar glicemia capilar.
Como prescrever: Gluconato de cálcio (ou Cloreto de cálcio) 10% 10 mL + Solução glicosada 5% (SG5%) 100 ml, por via endovenosa, com tempo de infusão de 2-3 minutos. O ECG deve ser repetido após a administração para avaliar se houve resolução das alterações (ex: encurtamento do QRS para < 120 ms). Pode ser repetida após 5 minutos em caso de persistência das alterações eletrocardiográficas.
3 – β-agonistas adrenérgicos:
Os β-agonistas também podem ser utilizados para o tratamento da hipercalemia, pois também deslocam o potássio para o meio intracelular através da ativação da bomba de sódio e potássio, tanto por via inalatória, quanto por via endovenosa (não há diferença na eficácia quando comparadas as vias de administração). Entretanto, a via endovenosa apresenta mais efeitos adversos cardiovasculares.
Nos Estados Unidos, o Albuterol (Salbutamol) é a droga de escolha para ser administrada por nebulização. A dose habitual é de 10-20 mg (2-4 mL de Salbutamol 5 mg/mL). Essas doses são muito altas quando comparadas às doses utilizadas para o tratamento de broncoespasmo. Devido às doses mais altas, a taquicardia, principal efeito colateral dos β-agonistas, se torna mais marcante e os pacientes podem não tolerar a medidas.
Os níveis séricos de potássio são reduzidos apenas modestamente, principalmente, se estes pacientes já fazem uso prévio de β-bloqueadores (ex: propranolol, metoprolol, carvedilol). O efeito maior sobre os níveis séricos de potássio é atingido em 15-30 minutos e pode durar 1-2 horas.
Como prescrever: Nebulização com Salbutamol 5 mg/mL 2-4 mL + Solução fisiológica 0,9% (SF0,9%) 4 mL, em 15 minutos. Repetir a dose até três vezes em uma hora. Na prática, visando a segurança do paciente, utilizamos doses semelhantes àquelas usadas no tratamento de broncoespasmo, com a consciência de que serão menos eficazes em reduzir o nível sérico de potássio.
4 – Bicarbonato de sódio:
A administração endovenosa de bicarbonato de sódio (bolus de 50 mEq ou 1 mEq/kg de solução a 8,4%) teria mecanismo de ação semelhante aos β-agonistas e à glicoinsulina, transportando o potássio do extra para o intracelular, embora esse mecanismo de ação não seja comprovado. Alguns estudos demonstram que a ação do bicarbonato para redução dos níveis séricos de potássio é variável, inconsistente e lenta. Seu uso só é recomendado em pacientes com hipercalemia e acidose (pH<7,2).
Aventa-se a hipótese de que os efeitos desta droga sobre a hipercalemia seriam minimizados em pacientes com doença renal crônica (dialítica ou não dialítica). O efeito maior sobre os níveis séricos de potássio é atingido em 5-10 minutos e pode durar 1-2 horas.
O bicarbonato de sódio deve ser utilizado com cuidado pois pode causar sobrecarga volêmica, hipernatremia e alcalose metabólica. Além disso, não deve ser administrado na mesma via de infusão que o cálcio, sob o risco de precipitação do cálcio na linha endovenosa.
Como prescrever: Bicarbonato de sódio 8,4% (1 mEq/mL): 1 mEq/kg por via endovenosa em 10-15 minutos.
5 – Diuréticos de alça:
O uso de solução de glicoinsulina e β-agonistas tem efeito rápido em relação ao shift de potássio (transferência de potássio do extra para o intracelular). Entretanto, tais drogas não reduzem a concentração total de potássio no organismo. Por outro lado, os diuréticos de alça inibem o cotransportador Na+/K+/2Cl- na alça de Henle, o que promove o estímulo à natriurese e caliurese, eliminando o excesso de potássio através da excreção renal.
Esses efeitos são, de certa forma, imprevisíveis em pacientes com lesão renal aguda ou insuficiência cardíaca. Eles podem ser resistentes ao efeito dos diuréticos, o que impediria o tratamento da hipercalemia grave.
Desta forma, foi proposto um “teste de estresse com furosemida”, onde o paciente recebe uma dose de 1,0-1,5 mg/kg EV em bolus de furosemida. Em seguida, o paciente é chamado de “não respondedor” caso seu débito urinário seja menor do que 200 mL nas primeiras duas horas após a administração. Nos pacientes não respondedores, outras estratégias para controle dos níveis séricos de potássio devem ser empreendidas imediatamente.
A dose de furosemida para pacientes com função renal adequada pode ser entre 20-40 mg e deve ser considerada apenas em pacientes com sobrecarga de volume, após a exclusão de hipovolemia. O pico de ação da furosemida ocorre entre 5-10 minutos e a duração do efeito entre 4-6 horas. Podem ocorrer outros distúrbios eletrolíticos (hipomagnesemia, hiponatremia, hipofosfatemia, hipocalcemia e alcalose metabólica) relacionados ao uso desta classe.
Como prescrever: Furosemida 20 mg/2 ml (20-80 mg) por via endovenosa, em bolus. Pode ser repetido até de 4/4 horas.
6 – Poliestirenossulfonato de sódio:
O poliestirenossulfonato de sódio (PSS) existe desde a década de 1950, sendo classificado como um polímero de troca catiônica, que troca o sódio pelo potássio (além de outros íons: cálcio, amônio e magnésio). Essa resina se liga ao potássio fazendo com que este seja excretado pelas fezes, sendo utilizada no tratamento da hipercalemia, especialmente crônica.
A melhor eficácia do PSS é no intestino grosso, devido ao pH aumentado, sendo que essa droga pode ser administrada por via oral ou retal, na forma de enema. O PSS, ou suas variações, não deve ser administrado em pacientes com alto risco de necrose intestinal (ex: pós-operatório, íleo adinâmico, obstrução intestinal, constipação ou infecção por C. difficile, entre outros). Em geral, é iniciado em pacientes em caráter ambulatorial ou internados, após estabilização do quadro clínico.
O tempo de ação varia entre 2-4 horas, com eficácia variável. A constipação é o principal efeito colateral. Atenção: No Brasil, se faz o uso predominantemente do poliestireno sulfonato de cálcio. Porém, sua posologia, indicações e efeitos colaterais (em bula), são semelhantes ao do poliestireno sulfonato de sódio, mais utilizado na literatura consultada para esta revisão.
Como prescrever:
⦁ Poliestirenossulfonato de cálcio 30 g/envelope, 0,5-1 g/kg/dose, diluído em até 100 mL água, por via oral até 6 vezes ao dia.
⦁ Poliestirenossulfonato de cálcio 30 g + Sorbitol 20% 200 mL, por via retal, como enema de retenção por 45 minutos. Fazer até de 6/6 horas.
⦁ Poliestirenossulfonato de sódio 15-30 g diluído em até 100 mL de água, por via oral.
⦁ Poliestirenossulfonato de sódio 30-50 g como enema de retenção por via retal, por 45 minutos.
7 – Patiromer:
Em 2015, a Food and Drugs Administration (FDA) aprovou o uso do patiromer para o tratamento da hipercalemia. O patiromer é um polímero de ligação ao potássio que troca cálcio por potássio, fazendo com que esse seja excretado por via fecal. É considerado como uma opção para pacientes com doença renal crônica ou diabetes com potássio sérico > 5 MEq/L. É uma droga para tratamento da hipercalemia crônica, já que tem início de ação em 7 horas e pode demorar até 48 horas para alcançar seu pico de ação.
Seus principais efeitos colaterais são desconforto abdominal, flatulência e hipomagnesemia, devendo ser evitado em pacientes constipados, com obstrução intestinal ou impactação fecal. Diferente do poliestireno sulfonato de sódio, não há ocorrência de complicações maiores quando utilizado em conjunto com sorbitol.
Uma de suas indicações seria para pacientes com doença renal crônica que fazem uso de antagonistas do sistema renina-angiotensina-aldosterona. Até o momento, o patiromer não está disponível no Brasil.
Como prescrever: Patiromer 8,4 g/sachê (pó para suspensão) por via oral uma ou duas vezes ao dia.
8 – Ciclossilicato de zircônio sódico hidratado:
O Ciclossilicato de zircônio sódico hidratado (nome comercial: Lokelma®), já está disponível no Brasil, e, basicamente, aprisiona cátions de potássio e amônio no trato gastrointestinal, aumentando a excreção fecal de potássio e diminuindo sua concentração sérica. Seu efeito máximo ocorre em uma hora, podendo durar até três horas, o que sugere a possibilidade do seu uso na hipercalemia aguda.
No entanto, os dados são limitados até o momento. Não há absorção sistêmica deste composto, entretanto, devido ao sódio fazer parte de sua composição, o edema pode ser um efeito colateral importante. Assim como as outras resinas de troca intestinal, deve ser evitado em pacientes constipados, com obstrução intestinal ou impactação fecal.
Como prescrever: Ciclossilicato de zircônio sódico hidratado 10 g (pó para suspensão) por via oral três vezes ao dia.
9 – Hemodiálise:
A hemodiálise ainda se mantém como terapia de grande importância para a hipercalemia, aguda ou crônica, principalmente, em pacientes com gravidade aumentada ou doença renal crônica terminal. A hemodiálise pode remover grandes quantidades de potássio rapidamente, devendo sempre ser considerada em casos graves.
Mensagem prática
O manejo da hipercalemia faz parte da prática médica diária, principalmente nas diversas formas de especialidades clínicas. Saber quando suspeitar e identificar esse distúrbio, além de traçar uma estratégia terapêutica eficaz para o paciente, baseando-se nas particularidades do indivíduo, gravidade do quadro clínico, evolução temporal e presença de anormalidades eletrocardiográficas é fator determinante no sucesso da terapêutica.
Lembre-se sempre de envolver o Nefrologista precocemente em situações de hipercalemia aguda, onde existe alguma chance de o paciente precisar de hemodiálise.
Atualizado por Rafael Lisbôa.









Parabéns pelo texto, muito bem explicado e pontual.
Olá! Ótimo texto, porém gostaria de avisar que o tópico de “Glicoinsulina” possui um erro de digitação. Nele contam as mesmas informações que o tópico “Cálcio”.
Olá, muito obrigado pelo feedback. Corrigimos o artigo.