Tempo de leitura: [rt_reading_time] minutos.
A Doença Pulmonar Obstrutiva Crônica (DPOC) está em alta na medicina em 2019. Nos últimos três a quatro anos, novas descobertas nos mecanismos da doença incentivaram aprovação de medicamentos e dispositivos inovadores culminando em atualizações dos guidelines internacionais e nacionais*.
Na transição de setembro a outubro de 2019, ocorreu mais uma edição do congresso da European Respiratory Society (ERS) e publicação do artigo “Update on Clinical Aspects of Chronic Obstructive Pulmonary Disease” na revista de alto impacto The New England Journal of Medicine. Esta publicação serve de inspiração para o presente texto.
A DPOC é a terceira causa de morte em todo o mundo. Em 2017, cerca de 3 milhões de pessoas morreram e estima-se cerca de 4,4 milhões de mortes até 2040. Com prevalência global de 10%, países como China, Índia, Estados Unidos e Brasil lideram em número de casos. Os principais fatores de risco para o desenvolvimento da doença são o tabagismo e exposição a poluição.
Diagnóstico
A doença é caracterizada por sintomas respiratórios crônicos, como tosse, expectoração e dispneia, resultados da alteração da estrutura pulmonar e prejuízo da função da pulmonar. Uma vez que a limitação ao fluxo aéreo é detectada pela espirometria (relação entre VEF1/CVF <0,7), o diagnóstico de DPOC é confirmado. O VEF1 define a gravidade (leve, moderado, grave e muito grave) da limitação ao fluxo aéreo e, juntamente com outras informações como intensidade da dispneia, caquexia e capacidade funcional nos leva ao prognóstico do paciente.
Função pulmonar, imagem e laboratório
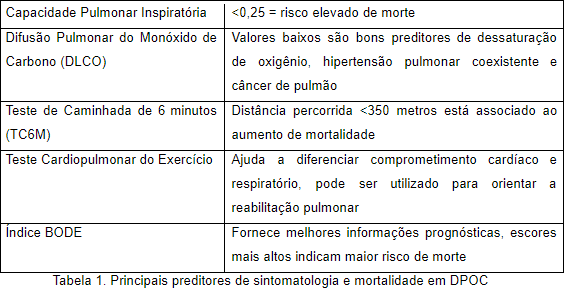
As medidas de função pulmonar atuais não se limitam a espirometria. A oximetria periférica, medida dos volumes pulmonares e da difusão do CO, o teste de caminhada de seis minutos e o teste de exercício cardiopulmonar merecem avaliação, pois são melhores preditores de sintomas e mortalidade do que o VEF1 isoladamente. Observemos a tabela abaixo:
Dentro do campo da radiologia torácica, a tomografia computadorizada (TC) de tórax é um exame muito importante na definição de fenótipos ou manifestações clínicas, como a quantidade de enfisema, risco de câncer de pulmão e patologias cardíacas, lesões da parede torácica e abdominal. A TC é benéfica ao auxiliar em terapias específicas e poderia ser realizada na grande maioria, senão em todos os portadores de DPOC.
A análise laboratorial por meio dos biomarcadores está presente na DPOC. A medida da Alfa-1-antiTripsina e dos eosinófilos sanguíneos são os principais biomarcadores na doença. A identificação de tais marcadores é reflexo do endótipo e do mecanismo molecular, utilizados para definir um subtipos da doença. Eosinófilos no sangue acima de 100 mm3 indicam melhor resposta aos corticoides inalatórios e menores efeitos colaterais.
Tratamento
O tratamento da DPOC inicia-se com a prevenção primária e secundária, por meio de redução do contato com o tabaco, poluição ambiental e domiciliar. A vacinação anti-influenza e antipneumocócica são essenciais e devem ser incluídas no calendário de imunização do paciente.
Pacientes com sintomas controlados e menos que duas exacerbações por ano tem indicação de prática de atividade física, vacinação e broncodilatadores de longa duração. A piora de sintomas ou mais exacerbações demandam tratamento especializado com possível benefício com associação de corticoides inalatórios.
SAIBA MAIS: Prescrição guiada por PCR no paciente DPOC reduz uso de antibiótico?
Os antimuscarínicos (anticolinérgicos – LAMA) são a primeira opção de tratamento farmacológico em pacientes com poucos sintomas e sem exacerbações. O acréscimo de um segundo broncodilatador beta-agonista de longa duração (LABA) apresenta efeito positivo conforme os sintomas ou exacerbações aumentam. Adição do corticoide inalatório (CI) deve considerar posologia, exacerbações prévias, história de asma, rinite, pólipos nasais ou alergias. CI isoladamente não é recomendado em portadores de DPOC.
A disponibilidade de dois ou três agentes farmacológicos em um mesmo dispositivo simplifica o tratamento, principalmente nos usuários de outros medicamentos concomitantemente. A combinação de dois (LABA+LAMA ou LABA+CI ou LAMA+CI) ou três agentes (terapia tripla – LABA+LAMA+CI) em um dispositivo único reduz o risco de exacerbações, melhora a função pulmonar e pode reduzir o risco de morte.
Para aqueles pacientes em terapia tripla, ainda resta o uso de macrolídeos como a azitromicina. Esta medicação não é utilizada pelo seu efeito bacteriano, mas sim pela capacidade imunomoduladora benéfica ao portador de DPOC. Outra medicação via oral adicional é o inibidor da fosfodiesterase 4 (FD4) roflumilaste. Neste momento, estão em andamento pesquisas envolvendo imunobiológicos conhecidos para o tratamento da asma, como mepolizumabe e benralizumabe.
VEJA TAMBÉM: Hipersecreção no paciente com DPOC: como fazer o manejo farmacológico?
Todos os portadores de DPOC devem ser avaliados quanto a hipoxemia ao repouso. Aqueles que apresentam oximetria periférica abaixo de 88% são candidatos a oxigênio suplementar. A reabilitação pulmonar é benéfica e comprovada, porém ainda menos disponível do que o necessário.
Outras técnicas de tratamento envolvem a cirurgia redutora de volume pulmonar e, até mesmo, o transplante pulmonar. Para aqueles retentores de gás carbônico, a ventilação mecânica não invasiva domiciliar melhora desfechos e reduz a taxa de hospitalizações. A evolução para insuficiência respiratória crônica merece uma conversa franca entre médico, paciente e familiares sobre decisões de fim de vida.
Exacerbações
As exacerbações são eventos de piora de sintomas que levam a mudança no uso de medicações, classificadas como leves quando tratadas ambulatorialmente, moderadas quando o paciente recebe antibióticos e/ou corticoides sistêmicos e graves quando se faz necessário uma visita a emergência ou hospitalização. Tratamentos de ataque são realizados pela elevada taxa de mortalidade.
As exacerbações são tratadas com broncodilatadores de curta duração e corticoide sistêmico, como prednisona 40 mg por 10 dias, com devida análise de seus efeitos colaterais. Antibióticos podem ser utilizados por 5 a 14 dias naqueles com expectoração purulenta e passado de exacerbações frequentes. Pacientes apresentando piora da função pulmonar, hipóxia, hipercapnia e/ou outras comorbidades deveriam ser hospitalizados. Aqueles que evoluem com hipercapnia >60 mmHg ou acidose respiratória persistente devem ser acoplados à ventilação mecânica não invasiva ou invasiva, se instáveis clinicamente.
Exacerbações levam a queda da funcionalidade e podem levar ao óbito também por causas não pulmonares, como infarto do miocárdio, acidente vascular encefálico e embolia pulmonar. Readmissões hospitalares são frequentes. Metade das exacerbações tem causa bacteriana; já os vírus, como a influenza, estão envolvidos em um terço dos casos.
Por fim, entendemos a DPOC mais do que uma doença, uma síndrome com comorbidades. A identificação de causas além da exposição ao tabaco como deficiência de alfa-1-antitripsina aliado ao reconhecimento precoce da doença podem reduzir a frequência de casos graves. A disponibilidade de centros de reabilitação pulmonar, técnicas não invasivas e da terapia de precisão com broncodilatadores de longa duração e corticoides inalatórios são promessa de melhor efetividade no tratamento da DPOC.
*Para saber mais sobre o protocolo de DPOC do estado de São Paulo, acesse a resolução aqui.
Referências bibliográficas:
- Update on Clinical Aspects of Chronic Obstructive Pulmonary Disease | NEJM. Disponível em: https://www.nejm.org/doi/full/10.1056/NEJMra1900500>. Acesso em:10 out. 2019.