Recentemente, um grupo de especialistas de 22 países se reuniram para propor uma nova nomenclatura para doença hepática gordurosa não alcoólica: doença hepática gordurosa associada a disfunção metabólica (Metabolic-dysfunction-associated fatty liver disease — MAFLD — em inglês). O racional da nova definição vem da necessidade de se estabelecer critérios diagnósticos positivos, evitando que uma doença tão prevalente tenha seu diagnóstico baseado em critérios de exclusão. Além disso, visa a evitar a estigmatização associada à terminologia “não alcoólica”, permitir o diagnóstico concomitante de outras patologias hepáticas e aproximar a nomenclatura da fisiopatologia da doença.
Leia também: Amamentação está associada com redução de doença hepática gordurosa?

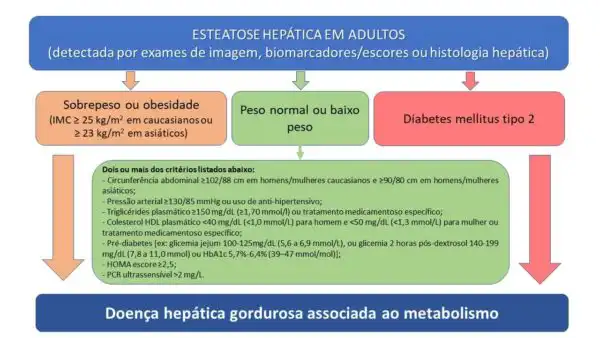
Novos critérios diagnósticos para doença hepática gordurosa associada a disfunção metabólica
Como era antes? Presença de esteatose em mais de 5% dos hepatócitos na ausência de consumo significativo de álcool ou de outras causas conhecidas de doença hepática.
Como fica? Evidência de acúmulo de gordura no fígado (esteatose hepática) através da análise histológica (biópsia), imagem ou biomarcadores sanguíneos, associado a um dos três critérios abaixo:
- Sobrepeso ou obesidade;
- Presença de diabetes tipo 2;
- Evidência de desregulação metabólica.
Desregulação metabólica é definida por dois ou mais dos critérios listados abaixo:
- Circunferência abdominal ≥ 102/88 cm em homens/mulheres caucasianos e ≥ 90/80 cm em homens/mulheres asiáticos;
- Pressão arterial ≥ 130/85 mmHg ou uso de anti-hipertensivo;
- Triglicérides plasmático ≥ 150 mg/dL (≥ 1,70 mmol/l) ou tratamento medicamentoso específico;
- Colesterol HDL plasmático < 40 mg/dL (< 1,0 mmol/L) para homem e < 50 mg/dL (< 1,3 mmol/L) para mulher ou tratamento medicamentoso específico;
- Pré-diabetes [ex: glicemia jejum 100-125 mg/dL (5,6 a 6,9 mmol/L), ou glicemia 2 horas pós-dextrosol 140-199 mg/dL (7,8 a 11,0 mmol) ou HbA1c 5,7% a 6,4% (39–47 mmol/mol)];
- HOMA escore ≥ 2,5;
- PCR ultrassensível > 2 mg/L.
A ultrassonografia de abdome permanece como técnica de escolha para detecção de esteatose hepática. No entanto, deve-se destacar a baixa sensibilidade para identificar esteatose menor que 20% e a perda de acurácia em pacientes com índice de massa corporal maior que 40 kg/m2. Métodos alternativos são a elastografia hepática transitória por Fibroscan, a tomografia computadorizada de abdome e a ressonância magnética de abdome.
Extinção do termo esteatohepatite não alcoólica: pela nova terminologia deverá se utilizar de maneira ampla o termo doença hepática gordurosa associada a disfunção metabólica, sem a estratificação dicotômica esteatohepatite ou esteatose simples. Os autores sugerem que seja descrito o grau de atividade inflamatória e a presença de fibrose.
Saiba mais: Injúria hepática associada a doença grave por Covid-19
Novos critérios diagnósticos para cirrose por doença hepática gordurosa associada a disfunção metabólica
Os autores sugerem que pacientes cirróticos com pouca ou nenhuma esteatose e que preencham os critérios propostos para doença hepática gordurosa associada a disfunção metabólica sejam classificados como portadores de cirrose por doença hepática gordurosa associada a disfunção metabólica, ao invés de cirrose criptogênica.
Critérios diagnósticos:
Paciente portador de cirrose hepática na ausência de sinais histológicos típicos de sugestivos de esteatohepatite, mas que preenchem ambos os critérios abaixo:
- Evidência prévia ou atual de fatores de risco metabólicos que preencham os critérios diagnósticos de doença hepática gordurosa associada a disfunção metabólica listados acima.
- Presença de doença hepática gordurosa associada a disfunção metabólica documentada por biópsia hepática prévia ou documentação histórica da presença de esteatose por exame de imagem hepático.
A história de etilismo ou outras doenças hepáticas (hepatite viral, autoimune, etc) não exclui o diagnóstico concomitante de doença hepática gordurosa associada a disfunção metabólica, sendo que nesse caso deve ser considerada a presença de ambos os fatores causais. O racional dessa mudança abarca o aumento do número de casos de doença hepática gordurosa, tornando cada vez mais frequente a presença de outras etiologias em associação.
Supressão da terminologia esteatose hepática primária ou secundária
Os autores sugerem que não seja mais utilizado o termo primário ou secundário para descrever a origem da esteatose. A presença de esteatose hepática ocasionada por outras etiologias (ex: medicamento, doença celíaca, nutrição parenteral total, rápida perda de peso após cirurgia bariátrica, doença de Wilson, doenças genéticas do metabolismo) deve ser descrita como esteatose hepática de causa alternativa.
Conclusão
O novo consenso muda diversos conceitos na abordagem do paciente com doença hepática gordurosa, tornando não só o diagnóstico mais amplo e homogêneo, mas também menos estigmatizante. Muda a forma como a doença é percebida, manejada e vivenciada por médicos e pacientes, além de padronizar os critérios diagnósticos.
Referências bibliográficas:
- Eslam M, et al. A new definition for metabolic associated fatty liver disease: an international expert consensus statement. J Hepatol. 2020; 73 (1):202-209.
- Eslam M, et al. MAFLD: a consensus-driven proposed nomenclature for metabolic associated fatty liver disease. Gastroenterology. 2020; 158:1999–2014.
- Fouad Y, et al. What’s in a name? Renaming ‘NAFLD’ to ‘MAFLD’. Liver Int. 2020;40: 1254–1261.








A mudança já está valendo?